Бесплодие. Как часто в последние годы стал звучать этот диагноз. Долгое время его было принято связывать с проблемами женского организма. Но бесплодие в равной степени может быть и мужским. В чём же причины бесплодия у мужчин?
Бесплодие. Как часто в последние годы стал звучать этот диагноз. Долгое время его было принято связывать с проблемами женского организма. Но бесплодие в равной степени может быть и мужским. В чём же причины бесплодия у мужчин?
Признаки мужского бесплодия
Бесплодие у мужчин может долго оставаться незамеченным. Какие-либо симптомы бесплодия у мужчин отсутствуют. Это никак не влияет на качество половой жизни. С проблемой сталкиваются только тогда, когда не наступает желанная беременность. Да и то сначала бьёт тревогу и идёт обследоваться женщина. А когда у дамы исключат все возможные нарушения, поднимается вопрос об обследовании мужчины на бесплодие. Чтобы выявить возможные нарушения в работе мужского организма, придётся сдать много анализов, которые назначит врач.
Когда говорят о бесплодии
Бесплодие не диагноз – это просто факт. О нём говорят, когда:
- У семейной пары регулярная половая жизнь.
- Люди не предохраняются.
- Продолжается такая связь не менее года.
- За период в 12 месяцев не наступает беременность.
Эти четыре фактора и есть первые признаки бесплодия у мужчин.
Причины
Причины бесплодия у мужчин следующие:
- Дефицит белка.
- Венерические заболевания.
- Воспаления органов малого таза.
- Новообразования, травмы и прочие повреждения.
- Гормональные нарушения.
- Врождённые патологи, связанные с половыми органами.
- Алкоголь и курение.
- Перегревание.
- Стресс.
- Химические отравления.
Дефицит белка является одной из главных причин мужского бесплодия.
Организм получает его с пищей. Для нормальной жизнедеятельности мужчине необходимо есть мясо не меньше трёх раз в неделю. Наряду с этим необходимо употреблять в пищу молочнокислые продукты. Можно употреблять спортивное питание. Следует помнить, что дефицит белка не может быть компенсирован раньше, чем за полгода.
 Больше всего на качество мужской спермы влияют заболевания, передающиеся половым путём. Половые инфекции и некоторые микроорганизмы поражают половые органы мужчин, вызывая различного рода воспаления. Возникшие заболевания негативно влияют на зачатие, нарушая воспроизводство спермы. Возникшие воспалительные процессы могут привести к простатиту или к уретриту, которые снижают подвижность сперматозоидов. Это может стать причиной бесплодия. Негативное воздействие на репродуктивную функцию мужчин могут оказывать травмы и опухоли, развивающиеся в половых органах. Не последнюю роль в этом играют и перенесённые в детстве инфекционные заболевания, например, эпидемический паротит (свинка).
Больше всего на качество мужской спермы влияют заболевания, передающиеся половым путём. Половые инфекции и некоторые микроорганизмы поражают половые органы мужчин, вызывая различного рода воспаления. Возникшие заболевания негативно влияют на зачатие, нарушая воспроизводство спермы. Возникшие воспалительные процессы могут привести к простатиту или к уретриту, которые снижают подвижность сперматозоидов. Это может стать причиной бесплодия. Негативное воздействие на репродуктивную функцию мужчин могут оказывать травмы и опухоли, развивающиеся в половых органах. Не последнюю роль в этом играют и перенесённые в детстве инфекционные заболевания, например, эпидемический паротит (свинка).
Гормональные нарушения играют ведущую роль в женском бесплодии. Но с возрастом и у мужчин снижается выработка тестостерона. На фоне этого может нарушиться эрекция и выброс спермы. Поднять уровень тестостерона поможет негормональный препарат трибестан, в основе которого трава «трбулус террестрис». Трибестан восстанавливает либидо и эректильную функцию.
Недуг может быть связан и с невозможностью или нарушением полового акта. К этому приводят патологии половых органов, которые чаще всего являются врождёнными. Табакокурение и чрезмерное употребление алкоголя существенно снижают подвижность сперматозоидов, чем препятствуют зачатию. Перегревание яичек замедляет сперматогенез и может привести к бесплодию. Нервные срывы, недосыпания, переутомление приводят к снижению либидо. В крайней степени стресса половой акт вообще невозможен. Негативно влияют на репродуктивную функцию любые воздействия химических веществ, в частности пары бензина.
Виды мужского бесплодия.
Существуют следующие виды мужского бесплодия:
- Секреторное
- Иммунологическое
- Обструкционное
- Относительное
При секреторном бесплодии нарушается функция яичек. Сперматозоидов вырабатывается меньше. Подвижность их снижается. Секреторное бесплодие у мужчин – самый распространённый вид мужского бесплодия. Лечение медикаментозное или гормональное. Что такое иммунологическое бесплодие у мужчин?
В результате травмы или инфекции может произойти сбой в работе иммунной системы человека, результатом чего становится выработка организмом аутоиммунных антител, повреждающих и разрушающих нормальные ткани. Если эти процессы происходят в половых органах, то результатом может стать иммунное бесплодие у мужчин. В этом случае врач назначает комплексное медикаментозное лечение. Опухоли, кисты и рубцы могут препятствовать нормальному выделению спермы, что существенно затруднит зачатие. Такой вид бесплодия называется обструкционным. Лечение только хирургическое – удаление элемента, препятствующего нормальному оттоку спермы.
Если при проверке мужчины на бесплодие никаких отклонений не обнаружено, но беременность всё равно не наступает, то говорят об относительном бесплодии. Чаще всего причиной этого явления бывает стресс, соответственно лечением занимается психотерапевт. С течением времени у мужчин может появляться вторичное бесплодие. О нём говорят тогда, когда у мужчины уже есть один или более детей, но с зачатием последующих возникают проблемы.
На что следует обращать внимание
- При половом акте выделяется маленькое количество спермы.
- Нарушена потенция в любом проявлении: нарушена эрекция, сократилась продолжительность полового акта и др.
- Появились боли в нижней части живота или в половых органах.
Если заметили эти изменения в своём организме, не откладывайте, а немедленно обращайтесь к врачу. Врач, уролог или андролог, проведёт осмотр и даст рекомендации.
Как узнать, что у вас бесплодие
Как определить бесплодие у мужчин? Если налицо все четыре фактора, которые могут свидетельствовать о бесплодии, то необходимо обратиться в клинику. В первую очередь врач должен выслушать жалобы пациента. Мужчина должен рассказать всё о своём здоровье до мельчайших подробностей. Затем врач собирает информацию о жизни и деятельности мужчины. Интерес представляют хронические и  перенесённые заболевания, наличие проблем с зачатием у родственников. Диагностика мужского бесплодия включает анализ частоты половых актов. Для зачатия они должны быть 2 раза в неделю. Далее следует осмотр половых органов и изучения телосложения мужчины. Главный анализ на бесплодие у мужчин – это анализ спермы. Материал для анализа получают естественным путём или берут пункцию. Далее сперма исследуется в лаборатории на наличие сперматозоидов, их количество и подвижность.
перенесённые заболевания, наличие проблем с зачатием у родственников. Диагностика мужского бесплодия включает анализ частоты половых актов. Для зачатия они должны быть 2 раза в неделю. Далее следует осмотр половых органов и изучения телосложения мужчины. Главный анализ на бесплодие у мужчин – это анализ спермы. Материал для анализа получают естественным путём или берут пункцию. Далее сперма исследуется в лаборатории на наличие сперматозоидов, их количество и подвижность.
Для проверки мужчины, проводится анализ на ЗПП и наличие воспалительных инфекций в организме. Анализу подвергается содержимое уретры и выделения предстательной железы. Исследуется сыворотка крови на гормоны тестостерона. Ещё один тест на бесплодие у мужчин – ультразвуковое исследование. Из инструментальных методов успешно применяют термографию и рентгенографию. Но для этих исследований должны быть особые показания.
Лечение
Метод лечения мужского бесплодия выбирает врач. Может быть назначено:
- Медикаментозное лечение.
- Хирургическое вмешательство.
- Метод ЭКО
- Донорство спермы.
- Нетрадиционная медицина.
- БАДы.
Медикоментозное лечение зависит от диагноза. При воспалениях и ЗПП назначаются антибиотики. При гормональных отклонениях используют заместительную терапию. Если диагностировано нарушение качества спермы, то рекомендуются витамины или иммуномодуляторы. При опухолях, варикоцеле, грыже, рубцах не обойтись без хирургического вмешательства.
Такие проблемы лучше решать в детском, в крайнем случае, в подростковом возрасте. Может быть использован метод ЭКО при мужском факторе бесплодия. Мужчина может иметь вполне здоровые и подвижные сперматозоиды, но они всё равно не достигают яйцеклетки. В этом случае сперматозоиды искусственным путём вводятся в цитоплазму. Процедура проводится в клинических условиях. У женщины берётся яйцеклетка, оплодотворяется вне матки и возвращается в половые пути уже оплодотворённой. ЭКО при мужском бесплодии даёт 60-процентную гарантию зачатия.
Может иметь место и генетическое бесплодие у мужчин. Это происходит в том случае, если в семье представителя сильной половины человечества имеются сложные наследственные заболевания, например, полное отсутствие сперматозоидов. В столь сложной ситуации применяется донорство спермы. Мануальная терапия, лечение травами и иглоукалывания, способны только дополнить основные методы лечения. Ещё одним хорошим дополнением различных видов терапии являются БАДы.
Среди биологически активных добавок при нарушениях в половой сфере отлично себя зарекомендовал трибестан. Это негормональное средство с большим процентом растительных веществ получило хорошие отзывы. Трибестан не только поднимает либидо, усиливает эректильную функцию, стимулирует повышение выработки тестостерона, увеличивает количество спематозоидов, но и способствует улучшению их качества.Трибестан снижает уровень холестерина в крови, его действие проявляется и в повышении тонуса тонкого кишечника.Препарат может быть использован для профилактики аутоиммунного бесплодия у мужчин. Перед приёмом препарата необходимо проконсультироваться с врачом.
Профилактика
Половая жизнь и репродуктивная деятельность мужчины играют важную роль в его жизни. Здоровье мужчины начинается в детском возрасте, поэтому и профилактика мужского бесплодия начинается тоже в детстве. Необходимо постоянно наблюдать за состоянием половых органов ребёнка, а по всем вопросам незамедлительно обращаться к специалисту, не допуская развития опасных заболеваний. Не следует одевать мальчика очень тепло. Став взрослым, мужчина не должен игнорировать осмотры хирурга и уролога. Полноценное здоровье напрямую связано со здоровым образом жизни. Важно соблюдать режим труда и отдыха, правильно питаться, искоренять вредные привычки, бороться со стрессами. Не стоит злоупотреблять не только алкоголем, но столь любимым мужчинами видом отдыха, как баня и сауна. Так же важно вести регулярную половую жизнь, но следует помнить, что сомнительные связи – это тоже угроза здоровью и репродуктивной функции.
Внимательно относясь к своему здоровью, любой мужчина сможет сохранить или вернуть не только полноценную половую жизнь, но и репродуктивную функцию.
БЕСПЛОДИЕ ИЗ-ЗА ДЕФЕКТА РАЗВИТИЯ И ТРАВМ ПОЛОВЫХ ОРГАНОВ
Перенесённые травмы иди наличие дефектов в развитии половых органов также играют важную роль в способности мужчины к оплодотворению.
Причиной бесплодия могут стать:
- крипторхизм – неопущение яичек в мошонку;
- гипоспадия – аномалия развития полового члена, при которой канал мочеиспускательного канала открывается не на вершине головки, а ниже;
- монорхизм – одно яичко;
- эписпадия.
ГЕНЕТИЧЕСКИЕ АНОМАЛИИ
Такие состояния нередко являются причиной, как бесплодия, так и рождения детей с врождёнными дефектами, передаваемыми впоследствии по наследству. Наличие генетических сбоев не всегда позволяет применить и метод ЭКО, так как в результате ребенок может родиться с неизлечимыми болезнями или процедура вообще окажется неэффективной.

БЕСПЛОДИЕ ИНФЕКЦИОННОГО ГЕНЕЗА
Очень часто мужчина не может стать отцом из-за наличия воспалительного процесса в мочеполовой системе. Присутствие инфекционного агента (вируса, бактерии, грибка) вызывает повышенную выработку лейкоцитов, а эти клетки в большом количестве вызывают склеивание сперматозоидов и повышают вязкость спермы.
Наиболее часто при обследовании обнаруживают таких возбудителей:
- бледная трепонема;
- трихомонада;
- гонококк;
- хламидия;
- инфекционный паротит (перенесённый в детстве или в период пубертата).
Обратите внимание: проникновение в мочеполовые органы инфекционных агентов вызывает уретрит и простатит разного генеза. Лечение этих болезней должно подбираться исключительно врачом с учетом возбудителя и его чувствительности к препаратам.
СЕКСУАЛЬНЫЕ НАРУШЕНИЯ
Невозможность зачатия может заключаться в преждевременной эякуляции во время полового акта, импотенции или нарушении эрекции.
БЕСПЛОДИЕ ИЗ-ЗА ИММУНОЛОГИЧЕСКИХ ПРОБЛЕМ
Сбои в работе иммунитета в организме мужчины могут спровоцировать выработку особых веществ. Они повреждают собственные сперматозоиды, чем делают их непригодными для оплодотворения.

ГОРМОНАЛЬНЫЕ НАРУШЕНИЯ
Среди патологий гормонального характера, которые становятся причиной бесплодия, выделяют:
- недостаточность гипоталамуса;
- дефицит тестостерона;
- сахарный диабет;
- недостаточность яичек (врожденная или приобретенная);
- гиперпролактинемию;
- недостаточность гипофиза;
- проблемы в работе щитовидной железы.
ХИРУРГИЧЕСКИЕ ВМЕШАТЕЛЬСТВА
После таких операций как удаление паховой грыжи, стриктуры уретры, вазэктомия, резекция мочевого пузыря, симпатэктомия, простатэктомия мужчина может стать инфертильным.
НЕКОТОРЫЕ ВИДЫ ЛЕЧЕНИЯ И СИСТЕМНЫЕ ПАТОЛОГИИ
Определённые виды терапии негативно отражаются на мужской репродуктивной системе. В частности, бесплодие могут спровоцировать такие факторы:
- гормонтерапия;
- транквилизаторы;
- нитрофураны;
- лучевая терапия;
- анаболические стероиды;
- химиотерапия;
- сульфаниламиды;
- гипотензивные средства;
- наркотики.
Такие системные патологии, как бронхиальная астма, диабет, туберкулез, цирроз печени и т.д. также негативно влияют на мужскую фертильность.
ВНЕШНИЕ ПРИЧИНЫ БЕСПЛОДИЯ
К ним относят:
- употребление алкогольных напитков,
- курение,
- наркотические вещества,
- экологию,
- действие пестицидов,
- нехватку некоторых витаминов или минералов,
- частое посещение бани, общее перегревание организма,
- чрезмерно тяжелые физические нагрузки в ходе спортивны тренировок,
- хроническое отравление тяжёлыми металлами, вредными парами,
- ионизирующее облучение.
ВИДЫ МУЖСКОГО БЕСПЛОДИЯ
В зависимости от причины и наличия или отсутствия детей у мужчины выделяют:
- бесплодие 1 степени;
- бесплодие 2 степени.

БЕСПЛОДИЕ У МУЖЧИН 1 СТЕПЕНИ
Данная степень инфертильности предполагает регулярную половую жизнь у мужчины без применения средств предохранения на протяжении года, в итоге которой беременность у его партнёрши не наступила.
Диагноз ставится мужчине, если у него были обнаружены следующие состояния, которые могли спровоцировать бесплодие:
- нарушения гормонального статуса;
- патология половых органов врожденного и приобретенного характера;
- варикоцеле;
- травмы половых органов в анамнезе;
- проблемы на генетическом уровне;
- снижение иммунитета.
Бесплодие у мужчин 1 степени бывает 3 типов:
- секреторное с выраженными нарушениями в процессе сперматогенеза из-за гормональных нарушений;
- иммунологическое, когда у мужчины вырабатываются антиспермальные антитела на поверхности самих сперматозоидов, из-за которых они не могут полноценно двигаться, внедряться в яйцеклетку, а значит участвовать в процессе оплодотворения;
- обструктивное, при котором имеется непроходимость семявыводящих путей.
БЕСПЛОДИЕ У МУЖЧИН 2 СТЕПЕНИ
Такой диагноз правомерен в случае наличия у мужчины детей или наступления беременности у его партнёрши ранее, но невозможности зачатия на данный момент.

Причины этой стадии инфрертильности такие же, как и при 1 степени. В некоторых случаях бесплодие 2 степени может возникнуть при:
- приеме анаболиков, транквилизаторов;
- варикоцеле;
- оперативных вмешательствах по поводу паховой грыжи, гидроцеле и т.д.;
- прохождении химио- и лучевой терапии;
- непроходимости семявыносящих протоков приобретённого характера из-за простатовезикулита, эпидидимита, травмы;
- простатите, уретрите;
- общих системных патологиях (диабете, циррозе печени, туберкулезе, бронхиальной астме);
- заболеваниях щитовидной железы.
Почему возникает бесплодие у мужчин
Чаще всего мужчина не предъявляет никаких жалоб при бесплодии, кроме неспособности к зачатию. Он чувствует себя нормально, ведет активную сексуальную жизнь, пока не решит, что готов стать отцом. Когда после прекращения применения средств барьерной контрацепции, его партнерша не может забеременеть, закрадываются первые подозрения. Бесплодие у мужчины имеет в своей основе три патологических процесса:
- резкое уменьшение числа сперматозоидов в эякуляте;
- неполноценные, неподвижные сперматозоиды;
- нарушения продвижения спермы по семявыводящим путям и выброса ее наружу.
ОБСЛЕДОВАНИЕ
Диагностика является обязательной частью лечения бесплодия, потому что правильное определение причины инфертильности в итоге максимально повышает шансы мужчины на успешное зачатие.
При подозрении на мужское бесплодие обследование должно состоять из таких пунктов:
- Консультация андролога. Врач выполняет физикальное обследование пациента. Обязательно должен собираться анамнез фертильности, а также учитываются перенесённые патологии.
- Инструментальные способы диагностики.
- Лабораторные методы исследования.
Инструментальные методы исследования:
- УЗИ мошонки дает возможность оценить текущее состояние, наличие структурных образований и патологических изменений в предстательной железе и яичках.
- Цветное доплеровское сканирование вен яичка и мошонки назначается целью определить наличие или отсутствие в них венозного рефлюкса и субклинической формы варикоцеле.
- Биопсия тканей яичка (при необходимости для получения генетического материала для ЭКО).
В перечень лабораторных способов диагностики мужского бесплодия входит:
- исследование уровня гормонов в крови;
- генетическая диагностика;
- иммунологическое исследование;
- спермограмма;
- молекулярное исследование сперматозоидов;
- посев эякулята;
- анализ посторгазменной мочи;
- анализ центрифугированного эякулята;
- исследование на наличие возбудителей венерических заболеваний.
НЕОБХОДИМЫЕ АНАЛИЗЫ
Об анализах при бесплодии и их перечне стоит сказать отдельно. Исследований достаточно много и каждое из них имеет важное диагностическое значение.

ГОРМОНАЛЬНЫЙ СКРИНИНГ
При бесплодии анализы на гормоны предполагают исследование уровня таких веществ:
- тестостерон;
- ФСГ;
- ЛГ;
- секс-гормон связывающий глобулин;
- пролактин (при подозрении на новообразование гипофиза).
Важно: гипер- и гипосекреция гормонов всегда негативно отражается на общем здоровье организма, так как нарушается гуморальная регуляция, что в свою очередь может вызвать бесплодие у мужчины и другие проблемы.
ИММУНОЛОГИЧЕСКАЯ ДИАГНОСТИКА БЕСПЛОДИЯ У МУЖЧИН
Специальный MAR-тест назначается с целью оценки процентного соотношения здоровых сперматозоидов к тем, которые покрыты антиспермальными антителами. Иммуноферментный анализ сыворотки крови мужчины и женщины на титр антиспермальных антител определяет их наличие в крови.
ПОСЕВ ЭЯКУЛЯТА
Он необходим в случае плохой спермограммы, при обнаружении высоких цифр лейкоцитов в сперме (< 1000000 в 1 мл спермы) для определения возбудителя.
АНАЛИЗ ЦЕНТРИФУГИРОВАННОГО ЭЯКУЛЯТА
Его используют в случае отсутствия сперматозоидов в сперме. Данное обследование позволяет определить единичные клетки сперматогенеза, провести информативную дифференциальную диагностику.
АНАЛИЗ ПОСТОРГАЗМЕННОЙ МОЧИ
Он показан при диагностировании у пациента ретроградной эякуляции, когда во время оргазма сперма выбрасывается в мочевой пузырь, а не наружу через уретру.

СПЕРМОГРАММА ПРИ ДИАГНОСТИКЕ МУЖСКОГО БЕСПЛОДИЯ
Очень информативный анализ, который дает врачу представление о качестве и количестве сперматозоидов. В ходе его выполнения могут быть диагностированы такие виды патологии спермы: олигоспермия, азооспермия, тератоспермия, астеноспермия, пиоспермия, анэякуляция, криптоспермия и др.
Характеристика наиболее распространённых патологий приведена ниже:
Важно: назначать спермограмму и оценивать ее результаты может только врач индивидуально каждому пациенту с учетом особенностей его истории болезни. Самолечение, особенно без установления причины бесплодия в данном случае, может навредить и только оттягивает момент посещения врача.
Есть некоторые правила сдачи этого анализа, чтобы он был максимально информативным:
- 2-4 дня воздерживаться от сношений.
- Отказ от употребления алкоголя.
- Нельзя принимать сильнодействующие фармакологические препараты.
- Повышение температуры тела даже до субфебрильных в течение 90 дней до сдачи спермограммы может негативно повлиять на ее результаты.
Обратите внимание: следует учитывать, что в 7 случаев бесплодия у мужчин из 10, можно достигнуть излечения с использованием традиционных методов лечения без обращения в центры ЭКО.
Больше информации о мужском бесплодии, а также о мифах, связанных с этой проблемой, вы получите, просмотрев данный видео-ролик:
Врожденное (первичное) мужское бесплодие
Наиболее частой причиной врожденного мужского бесплодия являются:
- пороки развития половых органов и, в первую очередь, яичек
- различного рода генетические нарушения набора хромосом и их фрагментов
| сперматозоды нормального строения | сперматозоиды аномального строения |
 |
Крипторхизм
К моменту рождения у мальчиков яички уже должны опуститься из брюшной полости в мошонку. Отсутствие одного или обоих яичек называется крипторхизмом. Около 2-5 % мальчиков рождаются с неопустившимся яичком. То, что у ребенка не опустилось яичко обнаружит врач во время осмотра ребенка после его рождения. Для нормальной фертильности мужчины температура яичек должна быть немного ниже чем нормальная температура тела. И опущение яичек в мошоку как раз и обеспечивает необходимую пониженную температуру. Неопустившееся яичко находится в иных условиях, что увеличивает риск осложнений в последующем, в том числе и бесплодие. Крипторхизм обычно корректируется хирургическим путем. Эта операция требует небольших разрезов и может быть выполнена лапароскопическим путем.

Ложный крипторхизм
Бывает и ложный крипторхизм, когда яичко через паховое кольцо свободно блуждает в брюшную полость и обратно в мошонку. Позднее низведение яичка или его постоянная травматизация могут привести к необратимым изменениям вплоть до атрофии. Недоразвитое яичко не только не способно вырабатывать сперматозоиды и половые гормоны, но и негативно влияет на второе здоровое яичко. Это пример одного из типичных случаев пороков развития.
Родителям крайне важно отмечать любые отклонения от нормы не только в младенчестве, но особенно в период полового созревания мальчика.
Наблюдение за развитием наружных и добавочных половых органов, характером роста лобковых волос, строением фигуры, жировых отложений, молочных желез, изменением тембра голоса поможет заподозрить отклонения от нормы и своевременно обратиться к специалистам.
Влияние инфекционных заболеваний на возникновение бесплодия
Хотелось бы обратить внимание — особенно важно в период полового развития — на такое, казалось бы, простое заболевание как вирусный паротит, или «свинка». Многие недооценивают влияние данного заболевания на последующее здоровье. Не все родители знают, что паротит опасен грозным осложнением в виде острого орхоэпидидимита (воспаления яичка и его придатка), которое может привести к структурным и необратимым изменениям ткани яичка, вплоть до полной стерильности.
-
Крипторхизм
- Одна из наиболее часто встречающихся патологий. Развитие крипторхизма происходит у мальчиков во время их внутриутробного развития. Проявляется он при рождении и выражается в отсутствии одного, реже обоих яичек в мошонке. Яички остаются в за брюшинном пространстве, не опускаясь в мошонку. Существует вероятность, что лечение не понадобится, так как опущение яичек может произойти в первый год жизни малыша.
-
Гипоспадия
- Эта патология, выражается в том, что мочеиспускательный канал расположен не нормально, например он может быть расположен в промежности или на мошонке. К гипоспадии относится не только смещение мочеиспускательного канала, но и его укорачивание, вследствие чего на его месте образуется рубец из соединительной ткани, что приводит к еще одной патологии – искривлению полового члена. Если мочеиспускательный канал расположен нормально, но укорочен, то у мальчика половой член принимает форму крючка. Лечение мужского бесплодия при данной аномалии обязательно.

-
Варикоцеле
Симптоматика этой патологии – наличие на семенном канатике расширений в форме узла и удлиненных вен. Развитие варикоцеле чаще всего происходит из-за уменьшения оттока крови, что вызывает застойные явления в половом члене и яичках, и является часто встречающейся причиной бесплодия у мужской части населения.
-
Гипогонадизм
- Еще одна причина мужского бесплодия, которая выражается в слабом развитии мужских гениталий и почти полном отсутствии вторичных половых признаков. Гипогонадизм бывает врожденным или полученным вследствие травмы полового органа (ущемление мошонки, перекручивание яичка, повреждение уздечки полового члена и др.) или запущенной мочеполовой инфекции.

Методы диагностики
Правильная и своевременная диагностика бесплодия мужской половины населения зависит напрямую от причины его возникновения и повышает шансы успешного лечения бесплодия у мужчин.
- Диагностика гипоспадии и крипторхизма производится у новорожденного сразу при появлении на свет в родильном доме, и не вызывает никаких трудностей.
- Обнаружение варикоцеле чаще всего происходит случайно при проведении медицинского осмотра или при обращении пациента к врачу с ярко выраженными болевыми ощущениями в области мошонки и яичек, которые дают о себе знать во время полового возбуждения или физических нагрузок. Быстрое развитие варикоцеле свидетельствует о возможности наличия опухоли почки, поэтому при диагностике варикоцеле необходимо провести дополнительную диагностику почек.
- Диагностика гипогонадизма производится на основании анамнеза пациента и проведении осмотра. К основным определяющим признакам гипогонадизма можно отнести следующее: сперма мужчины не может оплодотворить женскую яйцеклетку (в сперме нет живых сперматозоидов или они отсутствуют вообще), мужчина не способен ввести сперму в женские половые органы.
Стандартная процедура диагностики бесплодия у мужчин включает в себя проведение ряда анализов: это «стандартные» анализы крови, мочи, на ВИЧ инфекцию и гепатит, гормональные анализы, а также обязательно сдается тест на сперму, проводится диагностика ДНК, исследуется секрет простаты на бактерии и проводится ее УЗИ.
Правильное лечение диагноза
Бесплодие мужской половины населения лечится довольно тяжело. Ассортимент лекарственных препаратов и методик лечения очень ограничен. Поэтому на сегодняшний день уровень излечивания мужского бесплодия, как это ни прискорбно, составляет всего 15%. Однако наличие даже такого низкого процента, дает надежду, что этот недуг можно победить.
- Основной способ лечения крипторхизма — оперативное вмешательство. Операцию необходимо провести пока мальчику не исполнилось 6 лет, более позднее проведение операции увеличивает риск бесплодия до 60%.
- Лечение гипоспадии также осуществляется оперативным путем. Операция по лечению гипоспадии может проводиться за один этап (при легкой форме) или же за несколько этапов (при тяжелой форме). Проведение операции обязательно, т.к. гипоспадия может привести не только к бесплодию, но и создает серьезные препятствия для полноценной половой жизни, а это может привести к большим моральным страданиям и психологическим расстройствам.
- Варикоцеле лечится тоже только хирургически. Не верьте шарлатанам, которые утверждают, что это можно сделать без операции. Не тратьте на такое лечение драгоценное время, обращайтесь сразу к специалистам.
- Самая трудноизлечимая форма бесплодия у мужчин – это гормональные нарушения. В данном случае проводится ряд анализов с целью выяснения причины гормональных нарушений и назначается лекарственная терапия.
Если у мужчины не обнаружено конкретное заболевание, но показатели спермы далеки от нормы, то для лечения мужского бесплодия следует просто улучшить качество питания, не забывая о приеме поливитаминов и специальных мужских добавок, таких как Rainbow Light Just Once, СпермАктин, СпермаПлант, СпермАктив и т.д. Для улучшения спермограммы обычно назначают: витамин E, витамин C, витамины группы B (B1, B3, B6), цинк, магний, фолиевая кислота.
Факторы риска, влияющие на фертильность мужчины
- К основным факторам риска стоит отнести злоупотребление алкоголем, курение, прием наркотических веществ. В этом случае шансы стать бесплодным возрастают в несколько раз.
- Напротив, отказ от этих вредных привычек, может улучшить качественные характеристики свойств спермы и восстановить репродуктивную функцию мужского организма, когда потребность в лечении мужского бесплодия может не понадобится.
- Мужчины, которые предпочитают носить узкое белье и одежду, могут также иметь проблемы с зачатием. С проблемой мужского бесплодия сталкиваются и профессиональные велосипедисты по причине частого сдавливания яичек.
- Высокая температура — еще один значимый фактор, влияющий на сперматогенез. Сама природа позаботилась о том, чтобы процесс образования здоровой спермы протекал в мошонке, где температура на 2-4 градуса ниже, чем температура тела. Научно доказано, что если мужчина имеет заболевание при котором температура тела повышена, то показатели спермограммы ухудшаются, и могут придти в норму спустя 2-3 месяца после выздоравливания, так как процесс созревания спермы длительный. Все это означает, что горячие ванны и сауны вполне могут быть причиной мужского бесплодия.
- В группу риска входят также мужчины, работающие в горячих цехах. Чтобы избежать перегревания, водные процедуры следует завершать прохладным душем, который приведет к норме температуру в яичках.
- И наконец, следует помнить, что все болезни от нервов. Поэтому «сумасшедший» ритм жизни и стрессовые ситуации нередко становятся причиной бесплодия у мужчин. Ничто так не восстанавливает «силу» мужчины, как здоровая пища, крепкий сон и правильный образ жизни.
stylebody.ru/muzhskoe-besplodie.html
Гормональные нарушения которые влияют на бесплодие
Гормональный фон предопределяет очень многое – от самочувствия (и даже иногда поведения), до той самой пресловутой фертильности. Если гипофиз или гипоталамус работают не так, как надо, гормональный фон нарушается. Особенно важно проверить содержание гормонов, если у мужчины была задержка полового созревания или другие признаки неправильного роста и развития в детстве. Если в крови повышен уровень ФСГ (фолликулостимулирующего гормона), это может указывать на то, что сперматозоиды в яичках не вырабатываются вообще или их вырабатывается очень мало.
Нарушение работы семявыносящих путей
Нарушение проходимости (обструкция) семявыносящих путей может блокировать выход сперматозоидов в уретру. При одностороннем нарушении проходимости наблюдается снижение количества сперматозоидов в сперме, при двухстороннем – их полное отсутствие. Такой дефект бывает врожденным, но очень часто он появляется вследствие инфекционных заболеваний, причем происходит это не из-за самих возбудителей инфекции, а из-за изменений, вызванных воспалительным процессом в органах половой системы. Любая «болезнь любви» — такая как гонорея или сифилис — может привести к непроходимости семявыводящих путей. Даже трихомониаз и хламидиоз, которые нынче «цепляют» как насморк (и иногда так же несерьезно воспринимают) оставляет рубцы, которые препятствуют движению сперматозоидов. Нередко воспалительный процесс протекает практически бессимптомно, особенно часто это встречается при заболевании хламидиозом, микоплазмозом и уреаплазмозом.

Иногда малая подвижность сперматозоидов является следствием различных заболеваний придаточных половых желез. Нарушения секреции уретральных, куперовых желез или предстательной железы приводят к тому, что мужские половые клетки теряют «боеспособность».
Нарушения эякуляции
Ретроградная эякуляция – это нарушение, приводящее к забросу спермы в мочевой пузырь при эякуляции. Иногда из уретры во время эякуляции сперма вообще не выходит или ее выходит очень мало. Эта патология может быть врожденной, и может присутствовать у мужчин с диабетом, рассеянным склерозом, с травмой шейки мочевого пузыря, и у мужчин, перенесших операцию на предстательной железе. Это также может являться побочным эффектом от приема определенных медикаментов, таких как антидепрессанты и препараты для снижения высокого артериального давления.
Болезни, травмы или дефекты тестикул
Мужские тестикулы – и «фабрика» по производству сперматозоидов, и «банк», где они хранятся. Поэтому любое нарушение их работы, любая инфекция или травма может привести к печальным последствиям.
Заболевания яичек могут привести к полному отсутствию сперматозоидов в сперме (азооспермия). В большинстве случаев причина азооспермии неизвестна, хотя иногда она является следствием инфекции извитых семенных канальцев, в которых осуществляется процесс сперматогенеза. Например, паротит (свинка), перенесенный после окончания полового созревания, может повредить оба яичка и разрушить клетки семенных канальцев, которые производят сперматозоиды. Если эти клетки разрушены, яички не смогут больше вырабатывать сперматозоиды.
Такой врожденный дефект, как неопущение яичек в мошонку (крипторхизм) – практически гарант отсутствия потомства у мужчины. В принципе, это заболевание лечится, но хирургическое вмешательство потребуется однозначно.
Привести к бесплодию может «варикоцеле» — варикоз вен мошонки. Заболевание сопровождается очень болезненными ощущениями и повышенной температурой внутри тестикул. В результате нарушается сперматогенез, сперматозоиды «болеют» и теряют активность.
Образ жизни и лекарства
На сперматогенез влияют многие лекарственные препараты. Некоторые лекарства от язвы (блокаторы Н2-гистаминовых рецепторов) снижают выработку тестостерона, противогрибковые средства отрицательно влияют на потенцию, а популярный противомикробный препарат метронидазол может подавлять выработку сперматозоидов. На спермограмме могут отразиться даже противопростудные препараты.
 О вреде радиоактивного излучения и токсических веществ знают все. Но многие мужчины почему-то считают, что для того, чтобы подвергнуться подобному вредному воздействию, нужно изображать сталкера в Чернобыле или бегать с автоматом наперевес в зоне поражения отравляющими газами. На самом деле постоянный контакт с некоторыми химическими веществами, такими как свинец и мышьяк, а также многими видами лаков и красок, также отрицательно сказывается на мужской фертильности.
О вреде радиоактивного излучения и токсических веществ знают все. Но многие мужчины почему-то считают, что для того, чтобы подвергнуться подобному вредному воздействию, нужно изображать сталкера в Чернобыле или бегать с автоматом наперевес в зоне поражения отравляющими газами. На самом деле постоянный контакт с некоторыми химическими веществами, такими как свинец и мышьяк, а также многими видами лаков и красок, также отрицательно сказывается на мужской фертильности.
Снижение количества сперматозоидов могут вызвать такие факторы, как хроническое недосыпание, затянувшийся стресс, недостаток содержания белков и витаминов в пище, неблагоприятные экологические факторы, не говоря уже о курении и злоупотреблении спиртными напитками. У мужчин, ведущих малоподвижный образ жизни и имеющих сидячую работу, а также у тех, кто часто принимает горячие ванны или ходит в баню, может снижаться выработка сперматозоидов из-за повышенной температуры в области мошонки.
Как восстановить фертильность и чем лечить бесплодие?
- Лечение бесплодия у мужчин, впрочем, как и у женщин, следует начинать только после постановки правильного диагноза, причем сделать это должен специалист после осмотра и ряда анализов.
- Методы лечения бесплодия зависят от диагноза. При нарушенном сперматогенезе, проводят лечение мочеполовых инфекций, коррекцию эндокринных нарушений. Гормональная терапия мужского бесплодия показана при различных нарушениях сперматогенеза в основном при нарушении подвижности сперматозоидов, в качестве стимуляции после коррекции основных заболеваний и реже в качестве основного лечения.
- При мужском бесплодии, вызванном варикоцеле, хирургическим путем улучшают отток венозной крови от яичек. В результате исчезают застойные явления, нормализуется обмен веществ и восстанавливается сперматогенез. Хирургическое лечение показано и в некоторых других случаях, например, при пахово-мошоночных грыжах, врожденных аномалиях мочеиспускательного канала.
Еще несколько общих рекомендаций для будущих пап:
- В первую очередь, необходимо нормализовать режим работы и отдыха, устранить профессиональные и бытовые вредности. Лечение заболеваний урогенитальной сферы, витаминотерапия, нормализация питания и назначение седативных препаратов в случае необходимости проводят у всех мужчин, которые проходят лечение мужского бесплодия.
- Грамотно подобранный специалистом курс витаминов повышает шансы зачать ребенка, да и общее самочувствие и состояние здоровья позволяет улучшить. За 3-4 месяца до зачатия рекомендуется начать принимать Спематон. Входящие в его состав цинк, L-карнитин и витамин Е увеличивают выработку в организме тестостерона и других половых гормонов, необходимых для зачатия. Компоненты препарата помогают улучшить сперматогенез, увеличить подвижность сперматозоидов и их количество.
- Безусловно, следует отказаться от вредных привычек. Иногда нелегко отказаться от бутылочки-другой пивка под футбол, пары рюмок хорошего коньяка и до дрожи желанной утренней сигареты. Но это уже вопрос приоритетов. Если мужчина хочет взять на руки наследника – придётся жертвовать!
materinstvo.ru/art/8328
Перекручивание яичек
Перекручивание яичка, или точнее кровеносных сосудов, нервов и семявыводящих каналов в одном или обоих яичках, называют еще заворотом этого органа. Следовательно, при этом производство и движение сперматозоидов затрудняется, и мужчина не является репродуктивным. Но такие симптомы, как боли, припухлость в яичках, а иногда вдобавок температура и рвота – быстро укажут на эту проблему.

Крипторхизм
Крипторхизм представляет собой одну из наиболее распространенных врожденных аномалий, что характеризуется задержкой развития яичка на различных уровнях (брюшной полости, в паховом канале или в области наружного пахового кольца), при котором оно не опускается в мошонку.
Изначально мужские половые железы находятся и развиваются в поясничной области, откуда в эмбриональном периоде спуститься через паховый канал и достигают мошонки.
Когда этого не происходит, и яичко сохраняется в брюшной полости, оно начинает отставать в развитии из-за более высокой температуры в этом месте, чем в мошонке. Возникает значительное нарушение сперматогенеза (возникает бесплодие). В яичке, которое не опустилось, существует повышенный риск развития опухолевого процесса.
Лечение при крипторхизме осуществляется с помощью применения гормональной терапии (гонадотропные гормоны), а в случае неудачи, переходят к хирургической терапии.

Инфекционные причины
Многие инфекционные заболевания могут привести к повреждению зародышевого эпителия яичек и нарушить мужскую способность к оплодотворению.
Первое место среди таких заболеваний, которые приводят к бесплодию, принадлежит эпидемическому паротиту (свинка). Заболевание вызывается вирусом, который передается воздушно-капельным путем и редко контактным или бытовым путем. Забеливание, как правило, протекает доброкачественно с поражением околоушных слюнных желез и общей интоксикацией. Однако иногда болезнь может протекать более тяжело, что влияет и на другие железистые органы, в т.ч. влияет на мужские половые железы и поджелудочную железу. Развивается тяжелый орхит (воспаление яичка) с нарушением сперматогенеза.
Гонорея представляет собой болезнь, передаваемую половым путем. Возбудитель болезни — бактерия Neisseria Gonorrheae. С помощью исследований было установлено, что более 800 000 человек страдают от гонореи каждый год.
Острый гонококковый орхит представляет собой еще одно инфекционное заболевание, при котором может наблюдаться нарушение сперматогенеза и бесплодие.
Иммунные причины
Существуют иммунные причины, которые наблюдаются при так называемом иммунологическом бесплодии. Было установлено, что в некоторых случаях сперматозоиды могут распознаваться организмом как чужеродные тела.
Данный вид бесплодия характеризуется выработкой антител разных видов (спермоиммобилизирующих, спермоагглютинирующих, спермотоксических), которые нарушают нормальную функцию спермы, что приводит к бесплодию. Такие антитела могут атаковать сперматозоидов на разных этапах образования. Причин их образования может быть много, и они должны быть установлены лечащим врачом.
Это состояние встречается значительно реже по сравнению с другими причинами бесплодия.
Лучевая терапия и химиотерапия
 Доказана высокая чувствительность зародышевого эпителия к радиации, из-за чего происходит его разрушения. Мужчины, подвергшиеся лучевой и химиотерапии, имеют более высокий риск нарушения их репродуктивной функции. Эти виды терапии оказывают влияние на сперматогенез, приводя к его нарушению. Степень влияния зависит главным образом от дозы и длительности такой терапии.
Доказана высокая чувствительность зародышевого эпителия к радиации, из-за чего происходит его разрушения. Мужчины, подвергшиеся лучевой и химиотерапии, имеют более высокий риск нарушения их репродуктивной функции. Эти виды терапии оказывают влияние на сперматогенез, приводя к его нарушению. Степень влияния зависит главным образом от дозы и длительности такой терапии.
Токсические причины
Есть множество токсических факторов, которые могут привести к бесплодию. Наиболее актуальной можно считать хроническую алкогольную интоксикацию. Хронический алкоголизм часто сочетается с заболеваниями печени и сопровождается половой слабостью и атрофией яичек.
Причины со стороны придатка яичка и семявыносящего протока
Иногда бесплодие может быть вызвано проблемами со стороны придатков яичек и семявыносящих протоков.На ощупь пальцами эти структуры можно легко проверить.
Известны различные заболевания, которые могут повлиять на придатки яичек и семявыносящие протоки. Они могут быть врожденными или приобретенными. Из врожденных заболеваний на первом месте врожденное отсутствие семявыносящего протока. Приобретенные заболевания в основном представлены инфекциями, которые могут привести к ухудшению репродуктивной функции в разной степени.
Причины со стороны предстательной железы и семенных пузырьков
Бесплодие вызванное проблемами со стороны простаты и семенных пузырьков встречается не так часто. Как правило, воспалительные заболевания простаты и семенных пузырьков становятся причиной кратковременного или длительного бесплодия. Очень часто эти заболевания являются хроническими и не сопровождаются клиническими симптомами.
Хронический простатит, как самостоятельное заболевание, наблюдается редко. Часто, помимо простаты еще страдают семенные пузырьки, придатки яичек и мочеиспускательный канал (уретра). Рекомендуется при заболеваниях, влияющих на сперматогенез, проводить микробиологическое исследование секрета предстательной железы и спермы.
Высокая температура
Установлено, что высокая температура тела может оказывать негативное воздействие на сперматогенез. Температура в мошонке на 2,5°C ниже, чем у остального тела. С помощью проведенных исследований было установлено, прекращение сперматогенеза, шелушение и дегенерацию эмбрионального эпителия при воздействии повышенной температуры тела (лихорадка, или очень горячие ванны). Предполагается, что ношение толстой и узкой одежды при высокой температуре окружающей среды может привести к нарушениям сперматогенеза.
Физическая травма
Каждая физическая травма (даже не всегда половых органов) может привести к проблемам с зачатием у человека. При получении травмы яичек или полового члена мужчина должен обратиться к врачу для того, чтобы развеять подозрения о более серьезных последствиях, связанных с бесплодием.
Идиопатические причины
В некоторых случаях имеющейся причина бесплодия не может быть установлена.
Идиопатическими причины признаются в меньшинстве случаев. Это происходит, когда мужчинам сделаны гормональные, микробиологические, серологические исследования, и результаты их являются нормальными. Также не обнаружено каких-либо причин, которые могли бы вызывать бесплодие.
zdorovko.info/prichiny-besplodiya-u-muzhchin/
Обследование пары на бесплодие
Прежде чем начать лечение, обоим супругам необходимо пройти обследование, чтобы выявить причину бесплодия. После того, как причина бесплодия будет найдена, врачи постараются ее устранить. Например, если зачатию мешают спайки в маточных трубах, их проходимость восстановят хирургическим путем. Если все дело в сниженном количестве сперматозоидов — мужчине предложат пройти соответствующее лечение.
Кстати, способность мужчины к воспроизводству целиком зависит от качества и количества спермы, а вовсе не от его сексуальной активности! Каждую секунду в мужском организме вырабатывается больше тысячи сперматозоидов. С момента наступления полового созревания и до самой смерти этот процесс идет непрерывно. И все для того, чтобы когда-нибудь самый быстрый и жизнестойкий сперматозоид добрался до женской яйцеклетки и оплодотворил ее. К сожалению, существует множество болезней и просто неблагоприятных факторов, которые способны вызывать сбои в этом процессе.

В основе мужского бесплодия лежат три проблемы
- неполноценность сперматозоидов (нарушения их подвижности и жизнеспособности);
- резкое снижение их числа;
- нарушение их продвижения по семявыносящим путям и выброса наружу.
Вызвать их, по самым скромным подсчетам специалистов, могут более десятка причин.
Наиболее часто встречающиеся причины мужского бесплодия:
- вен яичка и семенного канатика (специального канала для вывода спермы, расположенного в мошонке). В результате варикоцеле повышается температура в яичках, происходит нарушение их работы, а, значит, повреждаются сперматозоиды.
- Травмы и дефекты половых органов мужчин (неопущение и перекручивание яичек) — 10-12%.
- Инфекционные заболевания (10% случаев). В первую очередь те, которые гонорея, сифилис, хламидиоз, трихомониаз и т.д. Но хуже всех половых инфекций действует на мужчин обычная детская болезнь — «свинка».
- Воспаление мужских мочеполовых органов, например, предстательной железы (уретрит).
- Сексуальные нарушения: нарушения эрекции, преждевременное семяизвержение и др.
- Иммунологические нарушения: при сбое иммунитета в организме начинается выработка особых веществ, которые способны повреждать собственные сперматозоиды.
- Гормональные нарушения, например, дефицит мужского полового гормона — тестостерона.
- Наконец, мужское бесплодие может быть вызвано целым рядом внешних причин: психоактивные вещества (алкоголь, табак, наркотики, некоторые медикаменты), плохая экология (радиация, пестициды, недостаток витамина С и цинка) и даже просто неаккуратное обращение с собственным организмом (слишком тугая одежда, частое посещение сауны, чрезмерное усердие в спортивных занятиях) и т.д.
Методы современной медицины
И даже если причину бесплодия не удалось устранить, все равно остается шанс зачать ребенка с помощью современных методов:
- стимуляции яичников (применяется при при нарушении или отсутствии овуляции);
- искусственной инсеминации (применяется при половой слабости у мужчины, недостаточном количестве или активности сперматозоидов в естественных условиях, аллергической реакции организма женщины на компоненты спермы и т.д.);
- ЭКО (оплодотворение яйцеклетки в пробирке и помещение ее непосредственно в полость матки);
- ИКСИ (ЭКО с непосредственным введением сперматозоида в яйцеклетку);
- донорства спермы;
- донации ооцитов (использование донорской яйцеклетки);
- суррогатного материнства (в этом случае используется ЭКО, но лишь как один из промежуточных этапов).
Возможностей много. И хотя успех и не гарантирован на 100%, но очень многим людям достижения современной медицины подарили радость материнства и отцовства.
https://medportal.ru/enc/besplodie/male/7/
Признаки варикоцеле
- тянущие боли в мошонке, усиливающиеся после физической нагрузки и уменьшающиеся в положении лежа;
- в запущенных случаях – внешние признаки атрофии яичка;
- сопутствующее расширение вен на других участках тела (геморрой, варикоз нижних конечностей) – не входит в число симптомов варикоцеле, но является признаком предрасположенности мужчины к возникновению данной патологии.
Далеко не все половые инфекции могут вызывать бесплодие у мужчин, но некоторые из них способны нарушить фертильность (хламидиоз, трихомониаз, гонорея).
При этих заболеваниях мужчина может ощутить следующие симптомы:
- выделения из уретры;
- зуд и жжение в мочеиспускательном канале;
- боль в мошонке или пояснице;
- боль при мочеиспускании;
- повышение температуры тела, слабость или другие симптомы интоксикации;
- помутнение мочи или наличие в ней гноя;
- кровь в моче или эякуляте.
В «ВитроКлиник» Вы можете сдать анализы мазков и крови на все виды половых инфекций.
Врачи «ВитроКлиник» занимаются лечением половых инфекций. На время лечения возможно оформление больничного листа с сохранением тайны диагноза. Не стоит медлить с обращением к урологу-андрологу, потому что вероятность развития бесплодия при половых инфекциях повышается с каждым днем.
Хронический простатит
При воспалении предстательной железы у мужчины ухудшается качество эякулята, что может привести к бесплодию.

Симптомы хронического простатита
- боль в тазу, пояснице, мошонке;
- частое мочеиспускание;
- боль при мочеиспускании;
- кровь в эякуляте;
- ночные позывы к мочеиспусканию.
Бесплодие может возникать и по другим причинам. Большинство заболеваний, нарушающих фертильность, вовсе не имеют симптомов, либо их признаки неспецифичны.
Диагностика
Для поиска причины бесплодия у мужчины и назначения направленного лечения проводится следующая диагностика:
- осмотр и подробный анамнез у андролога;
- мазки на инфекции;
- исследование эякулята (спермограмма);
- анализы крови на гормоны;
- генетические анализы крови;
- УЗИ органов мошонки;
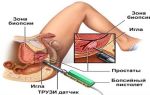
- ТРУЗИ.
При возникновении проблем с зачатием следует сразу же обратиться к специалисту, потому, что патологический процесс, нарушивший репродуктивную функцию мужчины, может прогрессировать. Чем позже состоится визит к врачу, тем сложнее и дольше будет проходить лечение, а в некоторых случаях бесплодие может стать необратимым.
http://www.vitroclinic.ru/lechenie-besplodiya/lechenie-muzhskogo-besplodiya/priznaki-simptomy-muzhskogo-besplodiya/
Причины мужского бесплодия
Часто невозможность зачать ребёнка проявляется из-за совокупности патологических факторов, поэтому необходимо комплексное обследование, изучение анамнеза у обоих партнёров. Самые распространённые причины бесплодия у мужчин:
- аномалии органов мочевыделительной, репродуктивной системы (врождённые, приобретённые);
- инфекции половых, мочевых путей, воспаления;
- нарушения работы эндокринной системы (гормональный сбой препятствует формированию новых половых клеток и провоцирует гибель уже выработанных);
- повышение температуры в мошонке, варикоцеле (из-за увеличения просвета сосудов в яичках растёт и степень теплоты, что препятствует развитию здоровых сперматозоидов);
- генетические аномалии;
- иммунологические факторы.
Необходимо помнить! Мужское бесплодие разных степеней может возникнуть из-за влияния неблагоприятных сопутствующих факторов: снижение иммунитета, длительный приём антибиотиков, хронический стресс, системное действие высоких температур (сауна), ношение тесного белья, большие физические нагрузки, психологическое перенапряжение.
Разновидности инфертильности у мужчин
Классификация видов мужского бесплодия происходит в зависимости от причин возникновения, наличия анатомических, функциональных признаков патологии. Учитывая специфику прогноза, его позиционируют как абсолютный (полная невозможность оплодотворения) и относительный (оно произойдёт после устранения проблемы).

Секреторное бесплодие
Инфертильность такого типа встречается чаще всего и вызвана нарушением сперматогенеза, которое возникает из-за снижения функции яичка – гипогонадизма. Её базовыми признаками считают:
- уменьшение количества половых клеток в семени (олигозооспермия);
- снижение их подвижности (астенозооспермия);
- наличие дефектов морфологической структуры (тератозооспермия) – асимметрия, две головки и др.;
- гормональные нарушения – недостаточный уровень гормонов, влияющих на образование сператозоидов (олигоастенозооспермия).
Существует несколько причин возникновения патологии – генетические факторы, хронические заболевания половой сферы, сбой в эндокринной системе.
Экскреторная (обтурационная) инфертильность
Этот вид мужского бесплодия характеризуется аномалиями продвижения сперматозоидов по семявыводящим путям. При одностороннем нарушении проходимости диагностируют снижение количества половых клеток, при двухстороннем – их отсутствие в сперме. Чаще всего патология возникает из-за неправильного строения половых органов, врождённых сужений, наличия спаек, рубцов после операции.
Иммунное бесплодие
Инфертильность такого формата диагностируют при возникновении аллергической реакции женского организма на сперму партнёра или формировании в мужском антител к тканям яичек, сперматозоидам. Патологический процесс развивается вследствие повреждения гематотестикулярного барьера (специальной мембраны), охраняющего половые клетки от иммунных. Причиной бесплодия этого вида у мужчин могут стать травмы яичка, нарушение проходимости семявыводящих путей, воспаления.
Сочетанная инфертильность
Патологию диагностируют при сочетании нескольких негативных факторов: секреторные (недостаточность половых желёз) и нарушения проходимости семявыводящих путей, иммунологические реакции, гормональные сбои.
Относительное бесплодие
В случае если у обоих партнёров не выявлено патологий репродуктивной системы, и беременность не наступает через 1 или 2 года, бесплодие считается труднообъяснимым (идиопатическим или относительным). Некоторые специалисты называют причиной его развития генетические нарушения, психогенные факторы.
Признаки и методы диагностики мужской инфертильности
Практически всегда бесплодие у мужчин не имеет ярко выраженных симптомов, кроме одного – невозможность зачать ребёнка. Они могут отлично себя чувствовать, быть активными, вести полноценную сексуальную жизнь и не обращать внимания на специфические признаки, косвенно указывающие на инфертильность:
- ухудшение самочувствия (быстрая утомляемость, раздражительность, плохой сон);
- изменение массы тела;
- снижение потенции;
- нарушение роста волос (в первую очередь на лице);
- болезненное, затруднённое мочеиспускание;
- боли в районе промежности, поясницы.
Важно! В диагностике и лечении бесплодия у мужчин всегда нужно учитывать возраст и уровень фертильности женщины. Это позволяет выбрать оптимальные методы исследования, создать максимально эффективную схему терапии. Стандартное обследование включает проведение спермограммы и определение уровня гормонов. Расширенный спектр анализов рекомендуют индивидуально.
Сбор анамнеза и общее обследование
Для правильной оценки мужской фертильности врач на стартовом этапе собирает репродуктивный анамнез. Такой подход даёт возможность определить, проанализировать факторы риска, поведенческие особенности пациента, которые могут влиять на развитие патологии. Специалист уточняет:
- возраст пациента;
- условия труда;
- наличие инфекционных, ЗППП, хронических патологий, вредных привычек;
- данные о проблемах с зачатием у ближайших родственников;
- проведение или отсутствие оперативных вмешательств на органах мочеполовой сферы;
- длительность бесплодия;
- половую активность.
Также принимают во внимание повседневный образ жизни, регулярный приём лекарств и экологическую обстановку в регионе. Чтобы объективно проанализировать ситуацию, специалист оценивает и общее состояние пациента:
- физическое развитие;
- пропорциональность телосложения;
- активность роста волос;
- размер яичек, придатки, семявыводящие протоки;
- наличие аномалий половых органов, воспалительных процессов, варикоцеле.
Отклонения от нормы по указанным критериям могут свидетельствовать о гормональных нарушениях, патологиях мочеполовой системы. Также необходимо проведение анализа крови на сифилис, ВИЧ, гепатиты В, С, определение её группы, резус-фактора. Следующий шаг – выполнение 2 последовательных анализов эякулята (спермы).

Исследование эякулята
По статистике в 40–60 процентах обращений единственной аномалией, которая препятствует зачатию, является патологическая спермограмма. Это специальное исследование спермы, которое даёт оценку морфологическому строению, количеству, подвижности половых клеток, макроскопическим параметрам биоматериала (вязкость, цвет, объём). Его считают основным диагностическим критерием бесплодия у мужчин.
При выявлении нарушений в 2 и более анализах по двум критериям пациенту назначают полное андрологическое обследование. Если показатели находятся в пределах нормы, достаточно 1 исследования. Общее количество сперматозоидов в образце (объём не менее 2 мл) должно превышать 40 млн, а их подвижность с поступательным движением – выше 50%. Перед проведением исследования нужно 4–6 дней соблюдать половой покой и не употреблять алкоголь.
Биологические пробы
Исследование назначают при подозрении на иммунологическую несовместимость спермы и цервикальной слизи шейки матки у женщины. В норме вещество выполняет защитную функцию, препятствует проникновению малоактивных сперматозоидов. Посткоидальный тест (проба Шуварского) проводится во время овуляции через 4–6 часов после полноценного полового акта. Врач производит забор шеечной слизи, и материал исследуется в лаборатории под микроскопом для оценки способности сперматозоидов проникнуть сквозь неё для оплодотворения яйцеклетки.
Чтобы исключить иммунные патологии, может понадобиться MAR-тест (проверка наличия антиспермальных антител в эякуляте, которые нарушают проникающую способность половых клеток), определение уровня АСАТ в крови.

Исследование секрета простаты
Изменение свойств секрета простаты (в основном из-за воспалений) приводит к негативным трансформациям в сперме:
- снижение pH эякулята в кислую сторону;
- склеивание сперматозоидов (аглютинация);
- пониженная активность (астеноспермия).
Это снижает способность мужчины к оплодотворению по причине деформации, гибели половых клеток. Лабораторное исследование биоматериала даст возможность оценить количество лейкоцитов, эритроцитов, макрофагов, других образований. Отклонение от нормы свидетельствует о наличии воспалительных процессов, застойных явлений в железе, что часто стаёт причиной мужского бесплодия.
Анализ гормонального фона
Выработка спермы происходит под контролем эндокринной системы. Вот почему при наличии плохой спермограммы и проблем с работой желёз внутренней секреции мужчинам рекомендуют пройти гормональное исследование.
Показаниями для использования этого метода диагностики являются:
- изменения спермограммы (меньше 10 млн сперматозоидов на 1 мл эякулята);
- нарушения сексуальной функции;
- выявление симптомов эндокринного заболевания;
- недоразвитие вторичных половых признаков.
В ходе лабораторного исследования определяют уровень тестостерона, ФСГ (фолликулостимулирующего гормона), пролактина, эстрадиола и др. Это поможет оценить андрогенную функцию половых желёз, выявить недостаточность яичек.
Одним из важных тестов оценки гормонального статуса является исследование характера кристаллизации секрета простаты. Во время его проведения соединяют биоматериал и раствор хлорида натрия. Форма выпадающих кристаллов должна напоминать листья папоротника, при наличии проблем их структура нарушается или вовсе не формируется. Тест даёт возможность объективно проанализировать состояние простаты, интенсивность воспалительного процесса, используется как один из критериев успеха лечения.
Биопсия яичек
Биопсия – это диагностическая процедура, во время которой происходит забор фрагмента ткани для лабораторного исследования на предмет наличия патологических процессов, дегенеративных изменений. Обычно для анализа берут биоматериал из нескольких участков органа. При необходимости специалисты могут аспирировать (извлечь) половые клетки для проведения ИКСИ (интрацитоплазматической инъекции сперматозоида).

Генитография
Благодаря этому методу можно оценить состояние семявыводящих путей. Он заключается во введении рентгеноконтрастного вещества (под местной анестезией), исследовании его распространения в рентгеновских лучах. Это позволяет установить уровень сужения, закрытия протока, проходимость начального отдела последнего и семенных пузырьков. Генитографию назначают при наличии строгих показаний.
Методы лечения бесплодия у мужчин
При выборе способов лечения бесплодия у мужчин специалисты руководствуются стандартами, разработанными Европейской ассоциацией урологов, рекомендациями ВОЗ. Врачи клиники имеют высшую квалификацию и смогут правильно подобрать индивидуальное лечение мужского бесплодия. Тактика зависит, в первую очередь, от причин возникновения, которые выделяют ещё на этапе диагностики. Эффективность выбранной схемы проверяется разными методами лабораторных, инструментальных исследований.
Рекомендации для успешной терапии
Чтобы создать наиболее благоприятные условия для восстановления фертильности, подготовить организм к лечению, врачи советуют внести коррективы в привычный образ жизни. Необходимо избегать:
- курения, употребления алкоголя;
- негативных профессиональных факторов (например, работа при высоких температурах);
- стрессов, нервных срывов.
Важно создать оптимальный график половой жизни – воздержание в течение 3–5 дней даст возможность увеличить число активных сперматозоидов (с учётом периода овуляции у партнёрши). Обязательно нужно уточнить у врача влияние на фертильность лекарственных препаратов, создать полноценный рацион и не забывать о физической активности.
Общие лечебные мероприятия
Для повышения иммунитета, нормализации метаболизма, сперматогенеза пациенту назначают приём разных препаратов. Их выбор зависит от состояния здоровья, вида бесплодия, сопутствующих факторов. В рамках общих лечебных мероприятий врачи рекомендуют:
- органические соединения, микроэлементы (прежде всего, цинк, фосфор, витамин А, группы В);
- седативные лекарства;
- гепатопротекторы;
- биостимуляторы.
При необходимости может быть назначена консультация профильного специалиста, например, психотерапевта, невропатолога.

Лечение секреторного бесплодия
Отличительная черта гипогонадизма – снижение уровня половых гормонов. При первичной стадии, когда поражаются яички, назначают курс препаратов андрогенной группы («Тестостерона пропионат», «Местеролон») для коррекции гормонального фона, увеличения количества и подвижности сперматозоидов, нормализации либидо и потенции, развития вторичных половых признаков. Пациенты, получающие заместительную терапию, проходят регулярные клинические осмотры у врача, лабораторные исследования для мониторинга концентрации тестостерона, функции печени: АСТ, АЛТ.
При вторичном гипогонадизме, вызывающем неправильную работу гипоталамо-гипофизарной системы, рекомендуют стимулирующую терапию – приём хорионического гонадотропина («Хорагон», «Профази», «Прегнил») примерно в течение 3–6 месяцев. При недостаточной эффективности позже могут назначить препараты фолликулостимулирующего гормона (ФСГ).
Терапия экскреторной инфертильности
Патология становится причиной бесплодия у мужчин примерно в 30–40% случаев. Она лечится благодаря использованию таких подходов:
- приём лекарственных препаратов (если причина непроходимости семявыводящего протока заключается в наличии воспалительного процесса) – антибиотики, противомикробные средства;
- хирургическое вмешательство – трансуретральная катетеризация для восстановления протока, коррекция гипоспадии (аномалия развития полового члена, уретры), варикоцеле, паховая грыжа.

Если пациент отказывается от проведения операции, альтернативный вариант обретения отцовства – использование вспомогательных репродуктивных технологий: процедура искусственной инсеминации, ИКСИ, ТЕЗА.
Лечение иммунного бесплодия
Первый шаг – приём препаратов с антигистаминным эффектом, глюкокортикостероидов, при необходимости специалист назначает иммуностимуляторы. Терапию обычно начинают с применения барьерного метода контрацепции на срок 3–6 месяцев или в прерывистом режиме (половая жизнь без презерватива только в период овуляции). Это позволит снизить количество антиспермальных антител. Дополнительно могут назначить препараты, снижающие вязкость цервикальной слизи (для более лёгкого продвижения сперматозоидов), подавляющие продукцию АСАТ. Если консервативный подход неэффективен, для лечения этого вида инфертильности у мужчин используется метод ЭКО, искусственного осеменения.
Важно помнить! При диагностике любого вида бесплодия у мужчин необходимо оказать общеукрепляющее действие на организм: регулярный приём витаминов, нормализация обмена веществ, умеренные физические упражнения, здоровое питание.
Базовые принципы профилактики
На мужскую фертильность оказывают колоссальное влияние многие факторы. Большинство из них пациент может скорректировать самостоятельно. В целях профилактики и для положительных результатов лечения бесплодия стоит избегать:
- злоупотреблений алкоголем, курением;
- формирования избыточного веса;
- употребления анаболических стероидов;
- физических нагрузок в большом объёме и чрезмерной увлечённости экстремальными видами спорта;
- посещения сауны, перегревания тела из-за специфики профессии.
Нанести серьёзный вред мужскому здоровью могут инфекционные заболевания с лихорадкой, приём лекарственных препаратов, которые негативно влияют на выработку и жизнедеятельность половых клеток, ожирение. Негативные факторы провоцируют атрофию яичек, снижают уровень гормонов, количество сперматозоидов, приводят к расширению вен семенного канатика, ухудшают фертильные свойства спермы.
Современная медицина предлагает инновационные методы лечения инфертильности у мужчин, имеет колоссальные возможности диагностики проблем в половой сфере. При возникновении трудностей с зачатием необходимо проконсультироваться с врачом урологом-андрологом, который занимается мужским здоровьем и лечением бесплодия. Специалист сможет профессионально определить причину трудностей и подобрать оптимальную схему терапии.
https://www.2poloski.ru/poleznoe/stati/lechenie-muzhskogo-besplodia/